
Bypass gastrique Tunisie prix pas cher
Le bypass gastrique en Tunisie fait partie des traitements chirurgicaux de l’obésité. La particularité de cette chirurgie bariatrique c’est que c’est une technique à la fois restrictive et malabsorptive. D’une part, elle entraîne la diminution de la quantité d’aliments ingérés et d’autre part, la diminution de l’assimilation des aliments par l’organisme.
Plus précisément, le bypass gastro-jéjunal consiste à réaliser le court-circuit gastronomique d’une partie de l’estomac et de l’intestin. Contrairement à la sleeve gastrectomie et à la pose d’anneau gastrique, il n’y a pas de retrait d’organe ni de corps étranger introduit dans l’organisme.
Prix bypass gastrique Tunisie
Le prix du bypass en Tunisie est de 6.950 €. Il est compris dans cette somme, les frais de consultation, du bloc opératoire, les honoraires du chirurgien, ainsi que les frais d’hébergement du patient dans un hôtel 5 étoiles, sans oublier le véhicule qui assure son déplacement dès son accueil à l’aéroport.Déroulement bypass gastrique
La chirurgie bariatrique est recommandée pour les patients ayant un IMC ≥ 35 kg/m2 associé à des comorbidités (diabète, hypertension, apnée du sommeil, etc.) ou les patients ayant un IMC ≥ 40 kg/m2. Ce n’est qu’en cas d’échec d’un traitement médical, diététique, etc., que la chirurgie de l’obésité est réalisée. Plusieurs techniques chirurgicales peuvent permettre de réaliser la perte de poids. Le choix de l’une de ces techniques (anneau gastrique ajustable, gastrectomie longitudinale, dérivation bilio-pancréatique, et sleeve) est réalisée par une équipe pluridisciplinaire et dépend de plusieurs facteurs dont les plus importants sont :- L’expérience du chirurgien
- L’importance de l’obésité
- Les antécédents médicaux et chirurgicaux du patient
- La présence ou non d’un diabète de type 2
- Les pathologies digestives associées à l’obésité, etc.
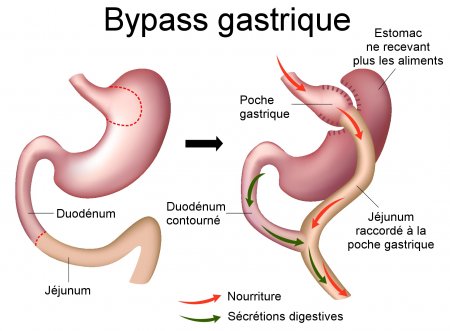 Si le choix est porté sur le Bypass, le patient doit savoir qu’il se déroule sous anesthésie générale et par voie laparoscopique. En réduisant le volume de l’estomac d’une part et d’autre part, et en modifiant le circuit alimentaire, le bypass associe la restriction et la malabsorption. Les aliments sont ingérés et digérés en moindre quantité, sans oublier que l’intervention entraîne une diminution de la ghréline qui est l’hormone de la faim. Il en résulte par conséquent, une perte de poids.
Pour ce faire, 5 à 6 petites incisions de 5 à 15 mm sont réalisées sur l’abdomen. Ces incisions permettent d’introduire les instruments utilisés pour la réalisation de l’opération qui elle, est réalisée sous contrôle visuel, grâce à une petite caméra introduite dans le ventre. Ensuite, une transsection de l’estomac est réalisée de sorte à obtenir une poche proximale dans laquelle les aliments arrivent, de 15 à 20 ml. Cette petite poche gastrique est reliée à la partie moyenne du petit intestin que l’on appelle le jéjunum. D’où le nom, bypass gastro-jéjunal. Ce n’est donc plus par l’estomac ou la partie supérieure du tube digestif que les aliments circulent.
Si le choix est porté sur le Bypass, le patient doit savoir qu’il se déroule sous anesthésie générale et par voie laparoscopique. En réduisant le volume de l’estomac d’une part et d’autre part, et en modifiant le circuit alimentaire, le bypass associe la restriction et la malabsorption. Les aliments sont ingérés et digérés en moindre quantité, sans oublier que l’intervention entraîne une diminution de la ghréline qui est l’hormone de la faim. Il en résulte par conséquent, une perte de poids.
Pour ce faire, 5 à 6 petites incisions de 5 à 15 mm sont réalisées sur l’abdomen. Ces incisions permettent d’introduire les instruments utilisés pour la réalisation de l’opération qui elle, est réalisée sous contrôle visuel, grâce à une petite caméra introduite dans le ventre. Ensuite, une transsection de l’estomac est réalisée de sorte à obtenir une poche proximale dans laquelle les aliments arrivent, de 15 à 20 ml. Cette petite poche gastrique est reliée à la partie moyenne du petit intestin que l’on appelle le jéjunum. D’où le nom, bypass gastro-jéjunal. Ce n’est donc plus par l’estomac ou la partie supérieure du tube digestif que les aliments circulent.


